Бъбречна трансплантация (трансплантация на бъбрек)
Бъбречна трансплантация е най-ефективното лечение на крайния стадий на хронична бъбречна недостатъчност. Освен това, цената на всеки пациент, който е направен от бъбречна трансплантация, е значително по-ниска в сравнение с цената на лечение на пациента на хемодиализа и перитонеална диализа. Годишният темп на прираст при пациенти с краен стадий на бъбречна nedostatatochnostyu, според страни като Япония, САЩ, е 230-300 души на 1 милион жители. Ето защо, проблемът за случаи на сигурността органи от донори е особено остър. В момента остават много правни и етични въпроси от трансплантация на органи.
Правни аспекти на трансплантацията на органи и тъкани са изложени в "Кодекс за основните принципи на трансплантация на човешки органи", одобрена от 44 сесия на СЗО през 1991 г. и "Конвенция за защита на правата на човека и достойнство във връзка с прилагането на биологията и медицината", който влезе в сила на 24 януари 2002 г. в Страсбург.
Основният проблем на мястото на трансплантация на органи и тъкани е на принципа на законност. В този случай, има два основни правни модели, които защитават правата на трупен донор. Тази "презумпция за съгласие", или френския модел, и "информиран система съгласие" - американско-канадския модел. Според "презумпцията за съгласие", забраната за вземане на органи след като е установил клинична смърт се прилага само за лица, които по време на живота си писмено или устно потвърждават тяхното отхвърляне на отнемането на органи. Като легитимен е най-близките роднини на починалия забрана за използването му като трупен донор. Това означава, че на базата на френския модел, съгласие за отнемане на телесни органи се смята за "по подразбиране" все още не е получил отказ.
За разлика от това в "информирано съгласие система", отнемане на телесни органи се извършва само с писменото съгласие на донора, както и ако роднините след смъртта му, също са дали съгласието си.
В днешния свят, както обичайно право модел на трансплантация на органи, със съгласието на презумпцията работи в Белгия, Франция, Австрия, Полша, Латвия, Финландия, Естония, Литва, Русия и Беларус. Информираното съгласие е задължително във Великобритания, САЩ, Канада, Холандия, Швейцария, Германия. Във всеки случай, преди вземане на органи, лекарите са длъжни да информират близките на починалия за възможността за извършване на тази операция, и извършват дейността си, само ако те се съгласявате. Въпреки това, шведските закони позволяват на "малки" отстраняване на органи и тъкани като хипофизната жлеза, роговицата, без съгласието на починалия или неговите близки.
Първо трябва да се определят основните понятия за трансплантация. Донор - лице, орган или тъкан се присаждат на друго лице. Получател - лицето, което получава от органа на донора или тъкан. Трансплантации - орган или тъкан донор, който получава от страна на получателя. Сенсибилизация - специално чувствителност на организма на чужди вещества, в резултат на развитието на редица алергични реакции.
Получаване на бъбречна трансплантация
При планиране на трансплантация на бъбрек е много важно да се помисли за имунологичните аспекти на този метод на лечение. Първо, съвместимостта на донора и реципиента, зависи ефективност на присадката. Второ, органна ниска съвместимост подобрява донор сенсибилизация, че по време на повтарящи се трансплантации води до по-често отхвърляне на органи. За да се оцени органите съвместимост се идентифицират HLA молекули (човешки левкоцитни антигени), които в човешкото тяло са МНС (главен комплекс за тъканна съвместимост). Тези показатели определят донора и реципиента. При недостатъчна съвместимост на присадката след реакциите на отхвърляне на трансплантация развиват.
Следните видове: отхвърляне
• хиперакутно отхвърляне - развива в рамките на 1 час след трансплантация. Тя включва нараняване на бъбрек съществуващите антитела в организма на реципиента. Тези антитела обикновено се образуват в резултат на предишното провали трансплантация, бременност или кръвопреливане.
• остро отхвърляне настъпва след 5-21 дни след бъбречна трансплантация. Тази реакция се дължи на факта, че в отговор на въвеждане на тялото на присадката произвеждат антитела, които защитават организма срещу чуждо тяло. Тези антитела причиняват смъртта на трансплантацията.
• хронично отхвърляне се случва в дългосрочен период. Причината за това може да бъде инфекция или не напълно излекувани реакция остро отхвърляне.
Един от основните методи за определяне на съвместимостта на донор-реципиент е да се проведе кръстосано линия проба (напречно мач). Използвайки този тест, в реципиент серум определя предварително съществуващ потенциално вредни антитела, които могат да повредят трансплантацията. Тъй като пациентите мониторинг очакват бъбречна трансплантация, е необходимо веднъж на всеки три месеца, за да предоставят на кръв към лабораторията за определяне на опасни антитела, които могат да бъдат образувани, например след преливане на кръв. Когато донора се извършва тест напречно мач.
След трансплантацията и се извършва тест напречно мач че става положително в случай на отхвърляне на присадката. Антителата са дефинирани в присади в седмици 1,2 и 4 след трансплантацията, след това на всеки 3 месеца.
Всички дарители са разделени на 2 вида - за живот и трупен. Живите донори - е човек, който доброволно да предоставят на орган или част от орган за трансплантация. Трупни донори - това е починал донор чиито органи се отстраняват своевременно.
Трансплантация от жив донор има редица предимства:
1. Резултатите от работата по-добре, тъй като живеят органи от донори, са по-съвместими с тялото на реципиента. В тази връзка, след трансплантацията имуносупресивна използва по-икономично (преобладаващото имунна реакция) терапия.
2. присъствието на жив донор може да намали времето за диализа получател. В някои случаи е налице преди диализа трансплантация, тоест малко след потвърждаване на диагнозата на краен стадий на бъбречна недостатъчност. В допълнение, органна трансплантация от жив донор, обикновено планираната операция, като по този начин запазване на високото качество на живот на получателя.
Бъбречна трансплантация
На първо място, това е важно при избора на тестване донор за съвместимост. В случай на положителни резултати, проведено на цялостна проверка на идентификацията на противопоказанията донори. дарение на бъбреците е противопоказано:
• при заболявания на пикочния Система
• декомпенсирана тежко заболяване на сърдечно-съдовата система-
• злокачествени новообразувания на всеки lokalizatsii-
• диабет diabet-
• заболяване тромбоемболия
• алкохолизъм, и система за психично заболяване.
За дарение бъбрек изисква останалия бъбрек е напълно здрав. Следователно, трябва да се изследва внимателно отделителната система на донорни органи.
Премахване на бъбрек донор е важна и опасна работа. Рисковете, свързани с тази операция, е разделена на две части:
• по-рано, свързана с операцията и ранния следоперативен период.
• Късно свързано с по-късна възраст до липса на бъбрек.
Проучване края на донори на риска, учените провеждат едно голямо проучване. Оценени две групи от хора. С контролната група, лекувани лица, които бъбрек бе отстранен поради травма или тумори. Учи група се състои от живи донори в бъбреците след отстраняване на органи е успешно. 20 години след отстраняването на бъбреците, учените анализират причините за смъртта и качеството на живот на пациентите. Установено е, че разликите между контрола и проучвателна група почти не е бил. Това позволи на авторите да даде своето изследване "дарение бъбрек удължава живота."
Операция донори отстраняване бъбреците се извършва обикновено открит начин.

Фрагмент на бъбрек от операциите изтегляне донор.
Следоперативно показва ранно активиране на донора, профилактика на тромбоемболични усложнения.
Трупни донори са лица, които са починали от травматично увреждане на мозъка, мозъчен инсулт, мозъчна аневризма разкъсвания, както и мозъчни тумори, без метастази. В присъствието на известен бъбречно заболяване, възраст над 65 години, ХИВ, хепатит В и С вируси, бактериален сепсис, кръводаряване е противопоказано. вземането на органи се извършва само след като се установи мозъчна смърт.
След отстраняване преди да се прехвърлят в бъбреците получател в състояние на исхемия (липса на кислород). Поради това е необходимо поредица от дейности, насочени към поддържане на тялото на живот. Тези дейности включват тялото толкова дълго, колкото е възможно да се поддържа нормалното функциониране на донора, запазването на отстраняване на бъбреците в специална среда, както и възможно най-скоро, за да операцията получател холдинг.

Контейнер за съхранение на трансплантация.
След бъбречна трансплантация
След операцията, по време на седмицата на получателя е в интензивното отделение, което осигурява непрекъснато наблюдение на жизнените показатели. При благоприятни условия, той прекарва известно време в болницата и след това се изпраща на лечение на пациента под наблюдение нефрология. В този случай, тестове се провеждат редовно за оценка на съвместимостта на функциониране на присадката.
За да се подтисне образуването на антитела към трансплантацията прилага имуносупресивна терапия. Тя включва цитостатици (Сандимун, Такролимус), лекарства mikrofenolovoy киселина (Myfortic) и хормони (метилпреднизолон) в специфичен модел. ако е необходимо, антибактериални и противогъбични агенти могат да бъдат използвани.
Бъбречна трансплантация подпомага оцеляването и качеството на живот на пациентите с краен стадий на бъбречна недостатъчност. намерени американски учени, че рискът от смърт при реципиенти на трансплантирани след операцията, в сравнение с пациенти на диализа и трансплантация в очакване на по-горе, само в рамките на 100 дни след операцията. След този период, рискът от смърт е намален почти наполовина. Ето защо, в настоящия момент, защото на всички видове бъбречна заместителна терапия, трансплантация на бъбрек се превръща в основен приоритет.
 Синдром на Goodpasture
Синдром на Goodpasture Нефрогенна анемия (бъбречна анемия)
Нефрогенна анемия (бъбречна анемия)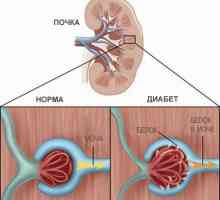 Диабетна нефропатия
Диабетна нефропатия Хронична бъбречна недостатъчност
Хронична бъбречна недостатъчност Диабетна нефропатия
Диабетна нефропатия Трансплантация на коса (трансплантация на коса)
Трансплантация на коса (трансплантация на коса) Трансплантация на чревната микрофлора
Трансплантация на чревната микрофлора Алпорт синдром
Алпорт синдром Хомоприсадка
Хомоприсадка Трансплантация
Трансплантация Момиче от Русия до Италия трансплантирани сърце
Момиче от Русия до Италия трансплантирани сърце Генна терапия за ХИВ безопасно призна
Генна терапия за ХИВ безопасно призна Изкуственото сърце е без сърце
Изкуственото сърце е без сърце Китайски трансплантирани сърце, който победи 07:00
Китайски трансплантирани сърце, който победи 07:00 Стандартен метод
Стандартен метод Лекарите трансплантирани изкуствен орган
Лекарите трансплантирани изкуствен орган Трансплантация Пълното лице извършва в САЩ
Трансплантация Пълното лице извършва в САЩ Сърцето е вече мъртъв донор могат да бъдат трансплантирани
Сърцето е вече мъртъв донор могат да бъдат трансплантирани Стволови клетки, за да помогне при трансплантация
Стволови клетки, за да помогне при трансплантация Трансплантация на матката е в състояние да даде на жените радостта от майчинството
Трансплантация на матката е в състояние да даде на жените радостта от майчинството Невероятно пръст трансплантация
Невероятно пръст трансплантация
 Трансплантация на матката е в състояние да даде на жените радостта от майчинството
Трансплантация на матката е в състояние да даде на жените радостта от майчинството Генна терапия за ХИВ безопасно призна
Генна терапия за ХИВ безопасно призна Китайски трансплантирани сърце, който победи 07:00
Китайски трансплантирани сърце, който победи 07:00 Диабетна нефропатия
Диабетна нефропатия Синдром на Goodpasture
Синдром на Goodpasture Изкуственото сърце е без сърце
Изкуственото сърце е без сърце Стандартен метод
Стандартен метод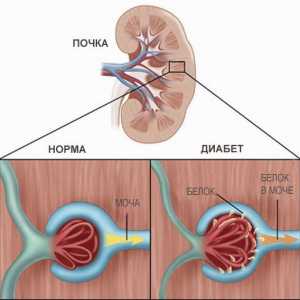 Диабетна нефропатия
Диабетна нефропатия Трансплантация Пълното лице извършва в САЩ
Трансплантация Пълното лице извършва в САЩ