Диабетна нефропатия
Диабетна нефропатия - лезия на бъбречните съдове, което се случва при диабет, което е придружено от подмяна на плътна съединителна тъкан (склероза) и образуване на бъбречна недостатъчност.
Съдържание
Причини за възникване на диабетна нефропатия
Диабет - група от заболявания, произтичащи от образуване дефект или действие на инсулин, и са придружени от постоянно повишени ниво на кръвна глюкоза. Това освобождава диабет тип I (инсулин-зависим) и диабет тип II (не-инсулин). Продължителното излагане на високи нива на глюкоза в кръвоносните съдове и органи нервна тъкан с структурни промени, които водят до развитието на диабетни усложнения. Диабетна нефропатия е един от тези усложнения.
При диабет тип I смъртност от бъбречна недостатъчност е на първо място, диабет тип II е на второ място след сърдечно-съдови заболявания.
Повишаване на нивото на кръвната захар е главният фактор необмислена постъпка в развитието на нефропатия. Глюкозата е не само токсичен ефект върху бъбречното съдови клетки, но също да се активира някои от механизмите, които предизвикват увреждане на стените на кръвоносните съдове, повишаване на нейната пропускливост.

Бъбречните съдове при диабет.
Също така от голямо значение за формирането на диабетна нефропатия е повишаването на налягането в бъбречните кръвоносни съдове. Това е резултат от недостатъчно регулиране в диабетна невропатия (увреждане на нервната система при диабет). В края на повредените съдове се заменят с съединителна тъкан, е силно нарушена бъбречна функция.
Симптомите на диабетна нефропатия
В развитието на диабетна нефропатия се разграничат няколко етапа:
I Етап I - хиперфункция бъбреците. Тя се появява в началото на диабет. Бъбречни клетки няколко съдове увеличават размера увеличава изолиране и филтруването на урината. Белтък в урината не е определена. Симптоми липсват.
Етап II - първоначални структурни промени. Има средно по 2 години след поставяне на диагнозата диабет. Характеризира се с развитието на бъбречно съдово задебеляване на стената. Белтък в урината също не е определена, т.е. бъбречната екскреторна функция не е засегната. Не са симптоми на заболяване.
С течение на времето, обикновено пет години, има Етап заболяване III - изходен диабетна нефропатия. Обикновено, когато планирано пътуване или по време на диагностициране на други заболявания в урината се определя от малки количества протеин (30 до 300 мг / ден). Това състояние се нарича микроалбуминурия. Белтък в урината показва значително бъбречно съдово увреждане.

Механизмът на появата на белтък в урината.
На този етап има промени в скоростта на гломерулната филтрация. Този компонент характеризира филтриране вода и замърсители с ниско молекулно тегло чрез бъбреците филтър. В началото на нефропатия скорост диабетна гломерулна филтрация може да бъде нормално или леко повишено налягане поради увеличаване на бъбречните кръвоносни съдове. Все още няма симптоми на заболяването.
Тези три са наречени предклиничен етап, тъй като няма оплаквания, и увреждане на бъбреците се определя само от специални лабораторни методи или биопсия микроскопия бъбречна тъкан (ограда част на тялото за диагностични цели). Но откриването на болестта в тези етапи е много важно, тъй като то е само в този момент, че заболяването е необратимо.
Етап IV - тежка диабетна нефропатия Той се среща в 10-15 години от появата на диабет и се характеризира с ярки клинични прояви. С голямо количество белтък в урината. Това състояние се нарича протеинурия. Кръвта се рязко намали концентрацията на протеин, разработен масивен оток. При ниски протеинурия, оток възникне в долните крайници и лицето, след това в развитието на едем на болестта стават разпространени, флуидът се натрупва в телесните кухини (коремни, гръдни кухина, перикардната кухина). Когато наличието на ясно изразени увреждане на бъбреците диуретици за лечение на оток станат неефективни. В този случай, се прибягва до хирургично отстраняване на течността (чешмяна). За да се поддържа оптимално ниво на тялото на протеин в кръвта започва да разграждат неговите собствени протеини. Пациентите отслабна много. Пациентите също се оплакват от слабост, сънливост, гадене, загуба на апетит, жажда. На този етап, почти всички пациенти са съобщили за покачване на кръвното налягане, понякога до голям брой, придружени от главоболие, задух, болки в сърцето.
V етап - уремичен - финала на диабетна нефропатия, краен стадий на бъбречно заболяване. бъбречни съдове напълно създават склероза. Бъбрекът не изпълнява своята отделителната функция. Скорост на гломерулна филтрация - по-малко от 10 мл / мин. Симптомите на предишната стъпка се съхраняват и правят опасно за живота на природата. Единственото решение става бъбречна заместителна терапия (перитонеална диализа, хемодиализа), трансплантация (persadka) комплекс бъбрек или бъбречно-панкреас.
Диагностика на диабетна нефропатия
Рутинните тестове не диагностицират предклинична фаза на болестта. Затова всички пациенти с диабет е показано определяне урина албумин специални методи. Откриване на микроалбуминурия (30 до 300 мг / ден) показва наличието на диабетна нефропатия. Той има същото значение, и определяне на скоростта на гломерулната филтрация. Повишената скорост на гломерулна филтрация показва повишаване на налягането в бъбречните кръвоносни съдове, което косвено показва наличието на диабетна нефропатия.
Клиничната стадия на заболяването се характеризира с появата на значителни количества протеин в урината, артериална хипертензия, съдови лезии на окото с развитието на прогресивно увреждане и трайно намаление на скоростта на гломерулна филтрация на скоростта на гломерулна филтрация е намалена от 1 мл / мин средно всеки месец.
V етап на болестта се диагностицира чрез намаляване на скоростта на гломерулна филтрация на по-малко от 10 мл / мин.
Лечение на диабетна нефропатия
Всички дейности за лечение на диабетна нефропатия са разделени на 3 етапа.
1. Превенция на бъбречните съдове при диабет. Това е възможно, като същевременно се поддържа оптимално ниво на кръвната захар, поради назначаването на компетентни антидиабетни лекарства.
2. При наличие на микроалбуминурия като предимство е да се поддържат нормални нива на кръвната захар, както и лечение на високо кръвно налягане, което често се случва вече на този етап на заболяването. Оптималните лечение на високо кръвно налягане се считат за инхибитори на ангиотензин конвертиращия ензим (АСЕ), например, еналаприл, в малки дози. Също така, голямо значение има специална диета с максимално съдържание на не повече от 1 г на 1 кг телесно тегло протеин.
3. Когато основната цел на лечението протеинурия е предотвратяване на бързо намаляване на бъбречната функция и развитие на терминална бъбречна недостатъчност. Диетата прилага по-строги ограничения на съдържанието на протеин в храната: 0.7-0.8 г на 1 кг телесно тегло. При ниско съдържание на храната протеин може да настъпи разпадане собствени протеини. Следователно, с цел заместване възможно назначаване на кетонни аналози на аминокиселини, например, ketosteril. Остава важно да се поддържа оптимални нива на кръвната захар и корекция на високо кръвно налягане. Чрез АСЕ инхибитори добавят блокер на калциевите канали (амлодипин) или бета-блокери (бизопролол). Когато оток предпише диуретици (фуроземид, индапамид) и контролирано обем пие течността около 1 литър на ден.
4. Чрез намаляване на скоростта на гломерулна филтрация, по-малка от 10 мл / мин е показана заместителна терапия бъбречна трансплантация или трансплантация () органи. В момента, бъбречна заместителна терапия е представена чрез методи като хемодиализа и перитонеална диализа. Но оптималното метод за лечение на крайния стадий на диабетна нефропатия е бъбречна трансплантация комплекс панкреас. До края на 2000 г., проведено над 1000 успешни трансплантации в Съединените щати. В нашата страна, сложни органи за трансплантация е в процес на разработка.
 Подагрозен нефропатия
Подагрозен нефропатия Диабетна ретинопатия
Диабетна ретинопатия Диабетна ретинопатия
Диабетна ретинопатия Хиперинсулинизъм
Хиперинсулинизъм Диабет тип 2
Диабет тип 2 Захарен диабет
Захарен диабет Диабетна макроангиопатия
Диабетна макроангиопатия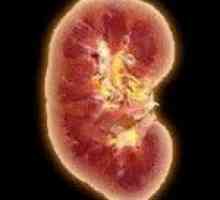 Диабетна нефропатия
Диабетна нефропатия Кома Kussmaul на
Кома Kussmaul на Признаци на диабет при мъжете
Признаци на диабет при мъжете Интермитентно накуцване
Интермитентно накуцване Симптомите на диабет
Симптомите на диабет Тестове за диабет
Тестове за диабет Анализ на кръвната захар, кръвна захар
Анализ на кръвната захар, кръвна захар Хиперосмоларен диабетна кома
Хиперосмоларен диабетна кома Гликемия
Гликемия Глюкагон
Глюкагон Инсулиновата резистентност
Инсулиновата резистентност Insulinotherapy
Insulinotherapy Инжекции на инсулин може да замени хапчета
Инжекции на инсулин може да замени хапчета Високите нива на захар може да доведе до рак
Високите нива на захар може да доведе до рак
 Диабетна ретинопатия
Диабетна ретинопатия Диабет тип 2
Диабет тип 2 Инжекции на инсулин може да замени хапчета
Инжекции на инсулин може да замени хапчета Диабетна нефропатия
Диабетна нефропатия Кома Kussmaul на
Кома Kussmaul на